Le SARM (Staphylococcus aureus résistant à la méthicilline) est une bactérie (un staphylocoque) qui résiste aux antibiotiques β-lactame (les bêta-lactamines). Le SARM est contagieux et peut provoquer une infection qui met la vie en danger.
Il ne se trouve pas dans l’environnement naturel (sol ou eau), mais réside dans le nez et sur la peau des humains. Il se propage par contact avec une personne infectée ou avec une surface ou un objet contaminé.
Classification
Classification
Le SARM peut être d’origine hospitalière (nosocomiale) ou d’origine communautaire.
SARM d’origine hospitalière
Cette infection est associée à l’exposition à des cathéters intraveineux, à des interventions chirurgicales comme le remplacement d’articulations et au contact avec des dispositifs utilisés en milieu hospitalier.
SARM d’origine communautaire
Cette infection est associée à un contact rapproché avec autrui, une mauvaise hygiène et une exposition à des objets contaminés.
Incidence
Incidence
Environ un quart des personnes en bonne santé sont colonisées par un staphylocoque, c’est-à-dire que la bactérie est présente sur leur peau et dans leurs voies nasales sans les rendre malade. Historiquement, la plupart des staphylocoques ont réagi aux bêta-lactamines comme la pénicilline, la méthicilline et l’ampicilline. Quelques souches de staphylocoques ont développé une résistance à ces bêta-lactamines.
On estime que 2 % de la population est désormais porteuse d’une souche de staphylocoque résistante aux bêta-lactamines. La plupart des infections à staphylocoque se produisant actuellement dans les hôpitaux sont causées par le SARM. Bien que des mesures agressives de contrôle des infections aient diminué l’incidence du SARM d’origine hospitalière, celle du SARM d’origine communautaire continue d’augmenter.
Risques
Ils comprennent :
- hospitalisation (courante ou dans l’année qui précède)
- dialyse
- système immunitaire affaibli
- séjour en maison de retraite médicalisée
Facteurs de risque de SARM d’origine communautaire
Ils comprennent :
- séjour en prison
- rapports homosexuels masculins (les homosexuels sont plus à risque)
- athlètes qui partagent leurs équipements, serviettes ou rasoirs
- participation à des sports de contact
- séjour dans des camps de formation militaire
- fréquentation de foyers de jour
- contact avec des surfaces contaminées par le SARM
Symptômes
La majorité des infections à SARM restent limitées à la peau. Le SARM d’origine hospitalière peut causer des maladies graves où les bactéries se répandent dans le sang, les os et d’autres tissus.
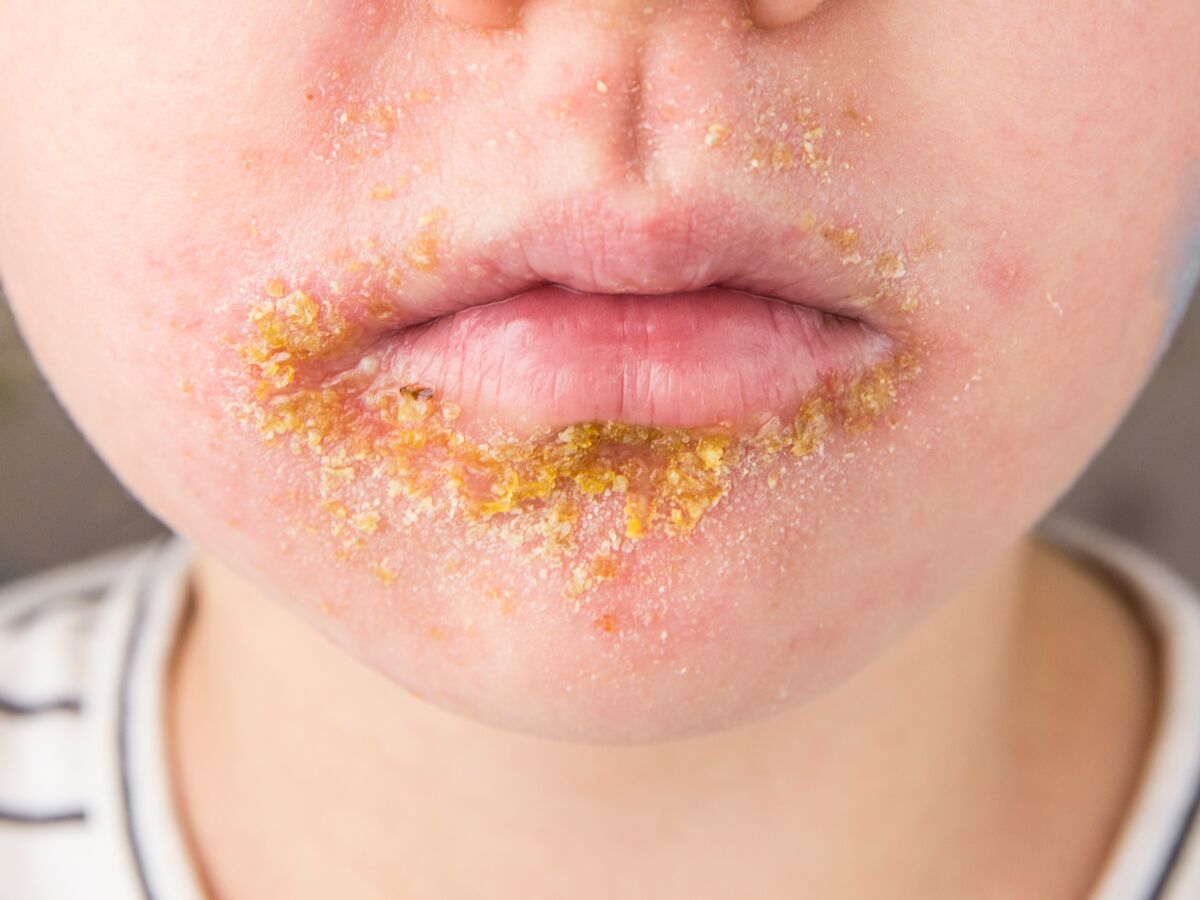
Symptômes du SARM d’origine communautaire
Ce SARM cause généralement des infections cutanées. Les zones ayant été coupées, grattées ou frottées sont vulnérables à l’infection. Les régions à pilosité accrue, comme les fesses, les aisselles, la nuque et la barbe, sont plus susceptibles à l’infection. Les zones infectées sont rouges, gonflées (remplies de liquide) et douloureuses au toucher. La lésion ressemble parfois à une morsure d’araignée infectée. En règle générale, il existe un centre jaune ou blanc et une tête centrale. Du pus et d’autres liquides peuvent s’évacuer de ces lésions.
Le spectre clinique des infections cutanées à SARM comprend l’infection ou l’abcès de follicules pileux (furoncles), les abcès et l’anthrax (amas de furoncles infectés).
Symptômes du SARM d’origine hospitalière
Ce SARM peut provoquer des problèmes graves, comme la pneumonie, des infections urinaires, l’état septique et des infections osseuses. Symptômes potentiels du SARM d’origine hospitalière :
- sentiment général de mauvaise santé (malaise)
- éruptions cutanées
- maux de tête
- douleurs musculaires
- frissons
- fièvre
- fatigue
- toux
- essoufflement
- douleurs thoraciques
Diagnostic
Le diagnostic du SARM commence par une évaluation des antécédents médicaux et un examen physique. Des cultures doivent être prélevées sur le site de l’infection au moyen de techniques antiseptiques. Les cultures obtenues pour diagnostiquer le SARM comprennent les suivantes :
Culture d’infections cutanées
Des échantillons de sécrétions sont prélevés à l’aide d’un coton-tige stérile et placés dans un récipient qui est transporté au laboratoire.
Culture d’expectorations
Les patients capables de tousser peuvent fournir un échantillon d’expectorations. Les patients incapables de tousser ou sous ventilation assistée peuvent nécessiter un lavage broncho-alvéolaire ou une bronchoscopie pour obtenir un échantillon d’expectorations. Ces deux techniques se font à l’aide d’un bronchoscope. Dans des conditions contrôlées, le médecin insère un bronchoscope (tube mince) dans la bouche du patient jusqu’aux poumons. Ce bronchoscope est muni d’une caméra qui permet de visualiser les poumons et de recueillir un échantillon de sécrétions en vue d’une culture.
Uroculture
Dans la majorité des cas, des cultures sont obtenues à partir d’un échantillon d’urine prélevé en milieu de jet en évitant la souillure. D’abord, la région autour de l’urètre est essuyée à l’aide d’une serviette humide stérile. On recueille l’urine en milieu de jet dans un récipient stérile. Parfois, l’urine doit être prélevée directement dans la vessie. Pour ce faire, le médecin insère un tube stérile appelé un cathéter de Foley dans la vessie. L’urine est alors évacuée de la vessie et introduite dans un récipient stérile.
Hémoculture
Une hémoculture positive est la preuve d’un état septique, c’est-à-dire de la présence de bactéries dans le sang. Les bactéries peuvent pénétrer dans le sang à partir d’infections présentes sur d’autres parties du corps, comme les poumons, les os, les voies urinaires ou sur des cathéters intraveineux.
Il faut environ 48 heures pour obtenir les résultats d’une culture. Les tests d’ADN capables d’identifier le SARM en quelques heures sont de plus en plus disponibles.
Maladies nosocomiales et SARM d’origine communautaire
Maladies nosocomiales et SARM d’origine communautaire
Les CDC recommandent les critères suivants pour poser un diagnostic de SARM d’origine communautaire. Tous les critères suivants doivent être respectés :
- Au cours de l’année précédente, il n’y a eu pour le patient
- ni hospitalisation
- ni intervention chirurgicale
- ni dialyse
- ni admission dans un service hospitalier de long séjour ou une maison de retraite médicalisée.
- Le patient n’a pas d’antécédents d’infection ou de colonisation par le SARM.
- Il n’a pas reçu de sondes à demeure ou de dispositifs médicaux qui traversent la peau et pénètrent dans le corps.
- Le diagnostic a été posé en milieu ambulatoire ou dans les 48 heures suivant une admission hospitalière.
Traitement
Le SARM peut être sensible à d’autres antibiotiques. Des antibiotiques intraveineux sont administrés pour traiter de graves infections. Toutes les infections à SARM d’origine communautaire ne sont pas traitées aux antibiotiques. Le médecin choisit plutôt parfois d’évacuer un abcès que de le traiter aux antibiotiques.
Prévention
Les médecins de la clinique Mayo (Mayo Clinic) recommandent les mesures préventives suivantes :
Lavez-vous régulièrement les mains.
C’est votre première défense contre la propagation du SARM. Frottez-vous les mains pendant au moins 15 secondes avant de les sécher à la serviette. Utilisez une autre serviette pour fermer le robinet. Portez sur vous un désinfectant pour les mains contenant 60 % d’alcool afin de vous laver les mains quand vous n’avez pas accès à de l’eau et du savon.
Si vous avez une plaie, couvrez-la tout le temps.
Cela peut empêcher du pus ou d’autres liquides contenant le SARM de contaminer des surfaces ou autrui.
Ne partagez pas vos articles personnels,
notamment vos serviettes, draps, rasoirs, vêtements et équipements athlétiques.
Prenez une douche après des activités sportives et athlétiques,
et ne partagez pas votre serviette.
Désinfectez votre linge de maison.
En cas de coupures ou d’ecchymoses, nettoyez vos draps et vos serviettes dans de l’eau chaude et de l’eau de javel, et séchez-les à haute température. Nettoyez vos vêtements athlétiques après chaque utilisation.
Prévention du SARM d’origine hospitalière
Les patients atteints du SARM en milieu hospitalier sont isolés. Cet isolement prévient la propagation du SARM. Le personnel hospitalier en charge des patients atteints du SARM doit respecter de strictes procédures de lavage des mains. Le personnel hospitalier et les visiteurs doivent porter des vêtements de protection (y compris des gants), pour empêcher le contact avec des surfaces contaminées. Le linge de maison et les surfaces contaminées doivent être bien désinfectés.
Sommaire